 临床表现
临床表现
临床表现:
1.
恶性淋巴瘤可发生于淋巴结内,称为结内型,发生于淋巴结以外的软组织或骨组织,则称结外型。发生于口腔颌面部者绝大多数为结外型;而颈部则以结内型最常见。
(1)HL多表现为结内型。结内型
恶性淋巴瘤常为多发性。主要的临床表现为早期淋巴结肿大。初起时多为颈部、腋下、腹股沟等处的淋巴结肿大,在口腔颌面部有时先出现在腮腺内淋巴结。肿大的淋巴结可以移动,表面皮肤正常,质地坚实而具有弹性,比较饱满,无压痛,大小不等,以后互相融合成团,失去移动性。一般待肿瘤长大后,才引起病员的注意。又可常被误诊为淋巴结核或慢性淋巴结炎。
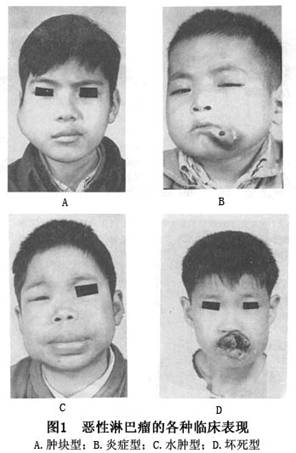
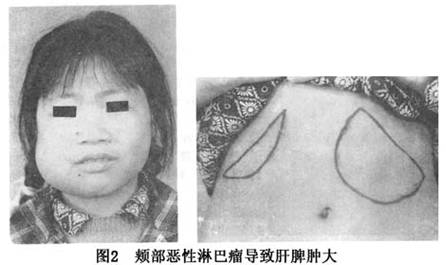
结外型的病员早期常常是单发性病灶,可发生于牙龈、腭部、舌根部、扁桃体、颊部、颌骨、上颌窦、鼻咽部、颏部等处。临床表现呈多样性,有炎症、坏死、水肿、肿块等各型(图1)。肿瘤生长迅速可引起相应的症状,如局部出血、疼痛、鼻阻塞、咀嚼困难、咽痛、吞咽受阻、气短、面颈肿胀等。晚期肿瘤常有发热、食欲减退、全身消瘦、贫血、乏力、盗汗、肝
脾肿大等(图2)。
(2)Burkitt淋巴瘤主要侵犯颌骨的牙槽突。上颌比下颌更易受侵犯,约为2∶1。后期病损也可侵犯肝脾,但不侵犯表浅淋巴结。Burkitt淋巴瘤的发病年龄很轻,高峰年龄为7岁。目前Burkitt淋巴瘤已不限于非洲,美国、中国都有发现和报道。
(3)
蕈样真菌病多见于中年男性,病程发展较缓慢,早期常在面部皮肤出现丘疹、红斑,有时有组织水肿样增厚,时好时坏,致常误诊为血管神经性水肿或管型瘤(图3)。据国外资料约有25例发生于口腔黏膜的报道,国内尚未见有这方面的资料。晚期皮肤病损逐渐加重,且可伴发肿大的淋巴结和内脏病损。
严重的
蕈样真菌病有全身性侵袭性损害伴T细胞白血病(T-cell leukemia)时,称为Sezary综合征。
2.
恶性淋巴瘤的UICC临床分类分期推荐应用1971年Ann Arbor基础上提出的临床及病理分类、分期。
(1)临床分期(CS)依据:
可参考病史、体格检查、影像学检查、血象分析以及初步的活检报告进行临床分期。必须从临床或经放射学证实未被侵犯的骨骼处获取骨髓活检。
①肝的侵犯:临床证实肝受侵犯必须包括:
肝大,至少伴有血清碱性磷酸酶(AKP)异常,以及两种不同的肝功能受损,或1项肝功能异常和1项影像学检查证实。
②脾的侵犯:临床可触及肿大的脾,并为影像学检查所证实。
③淋巴结和淋巴结外病变包括:
淋巴结 韦氏环(waldeyer ring)
脾 阑尾
胸腺 集合淋巴结(Peyer patches)
淋巴结按区分组,1或1个以上的区域可被累及。脾以S表示;淋巴结外的器官及部位以E表示。
④肺的侵犯 可限于1叶或肺门周围扩散,并伴单侧淋巴结肿大;或单侧
胸膜渗出,伴或不伴肺部侵犯但有淋巴结肿大。
上述情况均被考虑为是局限性淋巴结外病变(但肝被侵犯时常被认为是弥散性淋巴结外病变)。
(2)病理分期(pS)依据:
病理分期应作为附加资料,并具有高度的精确性,如可能,必须采用。根据组织病理检查结果,不同的器官或部位需用(+)(-)加以说明。
②组织病理学信息:
对不同组织应加以标记分类,可用M1分类的缩词:
肺 PUL或L 骨髓 MAR或M
骨 OSS或O 胸膜PLE或P
肝 HEP或H 腹膜PER
脑 BRA 皮肤SKI或D
淋巴结LYM或N 其他OTH
附加说明:当需要时,可加用符号y,r及C-factor表示。
(3)临床分期(cS):
Ⅰ期:单区淋巴结受累(Ⅰ);或单个淋巴结外器官或部位局限性受累(ⅠE)
Ⅱ期:在横膈之上或下方,有2个或多个淋巴结区受累(Ⅱ);或单个淋巴结外器官或部位局限性受累,同时伴有横膈同侧的区域性淋巴结(或非区域引流淋巴结)受累(ⅡE)
注:区域性被累及淋巴结数可以注明,例如写成“Ⅱ3”,3代表淋巴结数目
Ⅲ期:横膈之上下两方均有淋巴结区被累及(Ⅲ);并可伴有淋巴结外的器官或部位局限性受侵(ⅢE);或伴有脾受侵(ⅢS);或既伴有淋巴结外器官或部位局限性受侵和脾受侵并存(ⅢE+S)
Ⅳ期:累及一个或多个淋巴结外器官的弥散性(多灶性)病损,伴或不伴淋巴结受侵;或孤立的淋巴结外器官受累并伴远处(非区域性)淋巴结侵犯
上述各期根据是否出现全身症状而再分成A(无)和B(有)两类。症状包括:①在就诊前6个月,不明原因的体重减轻,超过原来体重的10%;②不明原因的发热,超过38℃以上;③盗汗。
(4)病理分期(pS):
如临床分期同样标准也分为4期,但需附加剖腹探查、脾切除、肝活检、淋巴结活检、骨髓活检等结果以建立病理分期。
(5)口腔颌面部恶性淋巴瘤小结:
Ⅰ期:单个淋巴结区
ⅠE:单个局限性淋巴结外器官/部位
Ⅱ期:横膈之上或下方,2个或2个以上淋巴结区
ⅡE:单个局限性淋巴结外器官/部位伴引流区淋巴结;±横膈同侧的其他区域性淋巴结
Ⅲ期:横膈上、下方的区域性淋巴结,±单个局限性淋巴结外器官/部位,脾,或二者均有
Ⅳ期:弥散性淋巴结外多器官被侵,±区域性孤立淋巴结外器官和非区域性淋巴结
 治疗
治疗
治疗:恶性淋巴瘤对放射治疗和化学药物治疗都比较敏感。近年来,随着研究成果的积累,疗效亦有所提高。
1.HL的治疗 早期HL的治疗应以放射治疗为主,近年来扩大放射野放射和提高放射剂量,疗效有所提高。对于晚期HL,多应用化学药物治疗,常用的化疗方案有MOPP(氮芥、长春新碱、丙卡巴肼、泼尼松)有较好的疗效。美国国立癌症研究院198例HL接受MOPP方案治疗后,其中完全缓解159人,占80%。完全缓解者中10年无瘤生存率为63.4%。
HL包括多个亚型,它们的生物学行为不尽相同,对治疗的反应也不同:淋巴细胞优势型最好,其后依次为结节硬化型、混合细胞型和淋巴细胞衰竭型。
2.NHL的治疗 NHL由于容易全身播散,也由于它的组织学亚型更多,治疗效果不如HL。目前大都采用COP方案(环磷酰胺、长春新碱、泼尼松)化疗。在目前情况下,Ⅰ、Ⅱ期病员可以放疗及COP方案化疗为主,Ⅲ、Ⅳ期病员应以化疗为主,如用COP方案,或用CHOP(环磷酰胺、
阿霉素、长春新碱、泼尼松)方案;个别病变退缩不满意者,再配合以放疗、中药和免疫治疗。
3.Burkitt淋巴瘤的治疗 以大剂量环磷酰胺化疗为主,90%以上病例获得好效,也可采用综合化疗方案。
4.蕈样真菌病的治疗 对早期病例可采用电子束放疗或光化学疗法;对晚期病例则主要采用综合化疗。
5.手术治疗 对早期的结内型恶性淋巴瘤,常于手术摘除,明确诊断后再追加局部放疗;对经过放疗后不消退的结外型口腔颌面部恶性淋巴瘤,特别是已侵犯骨组织者,也可考虑行局部扩大根治性切除术,术后再持续进行化学治疗。
 预后
预后
预后:
恶性淋巴瘤中HL的预后较NHL要好,其他类型的远期疗效也不够理想。
Ⅰ、Ⅱ期HL患者的5年生存率可达90%;Ⅲ期则下降为60%~70%;Ⅳ期仅约50%。
HL患者组织病理类型不同预后也不一致;淋巴细胞优势型5年生存率可达95.5%;结节硬化型为84.3%;混合细胞型下降至69.8%;而淋巴细胞衰竭型仅26.3%。
NHL的预后除决定于临床分期外也取决于其组织学类型;低度恶性者其5年生存率可达70%~80%;中度恶性者则仅50%~70%;高度恶性病例5年生存率仅40%。
Burkitt淋巴瘤的预后很差,经综合化疗后其38个月缓解率仅68%。
蕈样真菌病病损局限在皮肤时,发展较缓慢,生存时间较长;一旦病损超出皮肤外侵犯内脏时,常在1年之内死亡。



 流行病学
流行病学
 病因
病因
 发病机制
发病机制
 临床表现
临床表现

 实验室检查
实验室检查
 其他辅助检查
其他辅助检查
 诊断
诊断
 鉴别诊断
鉴别诊断
 治疗
治疗
 预后
预后
 预防
预防